
Medicine/ Dr.sabah
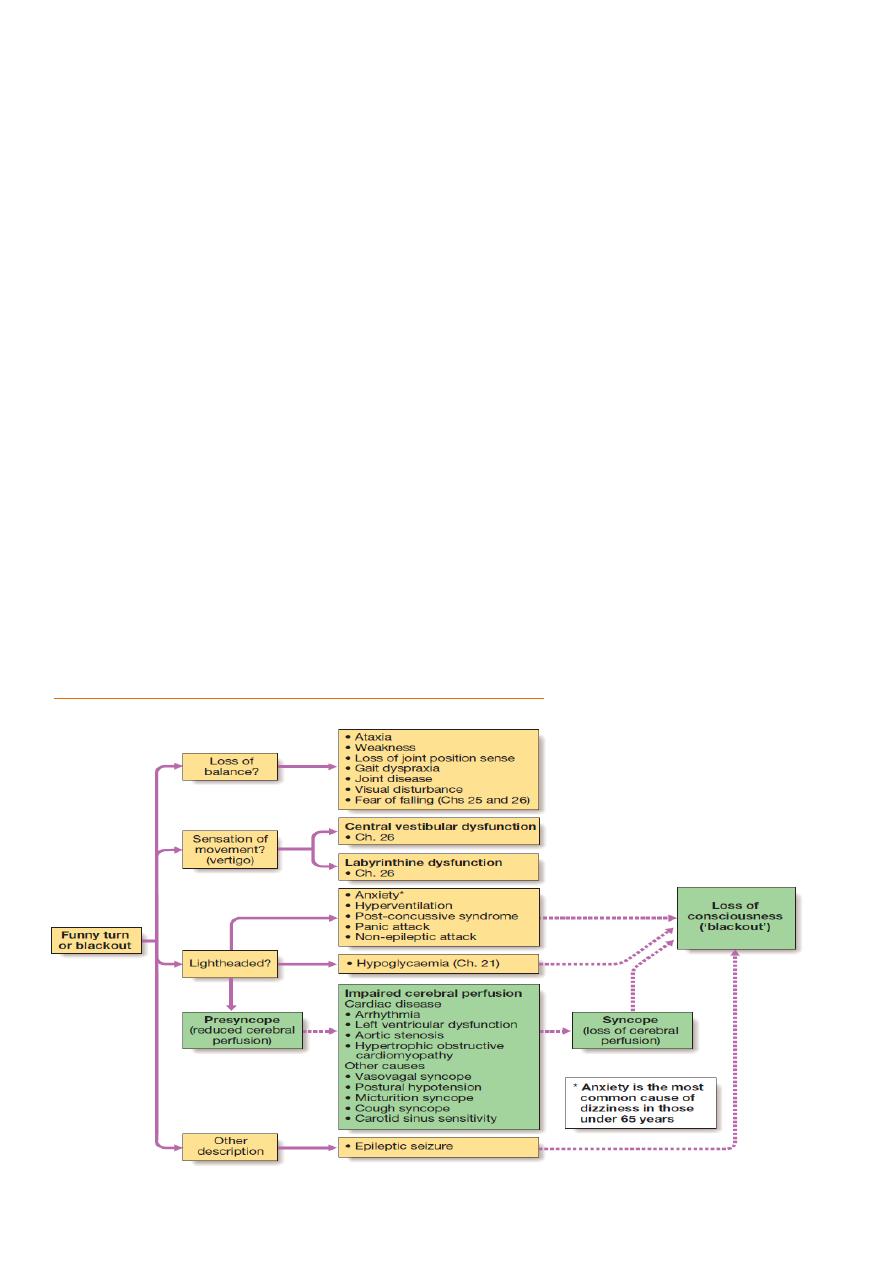
Syncope and Presyncope
Syncope =sudden loss of consciousness due to reduced cerebral
perfusion.transient,self limitted
(onset is rapid, duration brief, and recovery spontaneous and complete)
Presyncope(syncopal prodrome) = lightheadedness where individual thinks
he or she may black out. (dizziness, lightheadedness or faintness, weakness,
fatigue, and visual and auditory disturbances)
- Syncope affects around 20% of the population at some time
- accounts for more than 5% of hospital admissions.
- Dizziness and presyncope are very common in old age .
VERTIGO: Abnormal perception of movement of the environment
SEIZURES: clinical event caused by abnormal electrical discharge in brain
Pathophysiology
Cerebral blood flow ranges from 50 to 60 mLlmin per 1 00 g brain tissue
Cessation of blood flow for 6-8 s loss of consciousness,
BF decreases to 25 mLlmin per 100 g BT impairment of consciousness
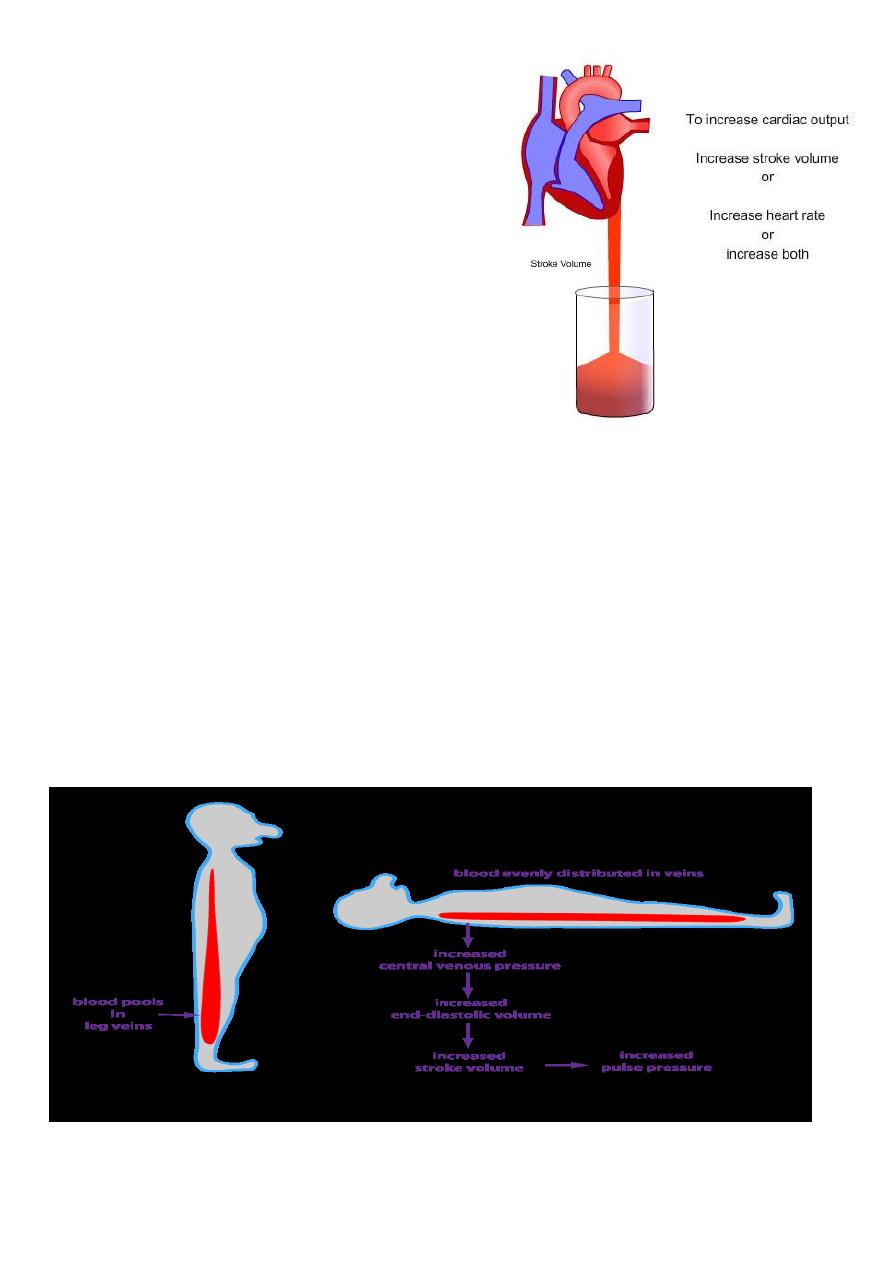
clinically =fall in systemic systolic BP to -50 mmHg or lower syncope.
decrease in cardiac output and/or systemic vascular resistance-the
determinants of BP一underlies the pathophysiology of syncope.
impaired cardiac output = decreased
effeιtive circulating B volume; increased
thoracic P; massive pulm.y embolus; cardiac
brady- and tachyarrhythmias; valvular heHD;
and myocardial dysfunction.
Systemic vascular resistance =decreased by
central and peripheral autonomic nervous
system diseases, sympatholytic medications
and transiently during neurally mediated
syncope. Increased cerebral vascular
resistance( hypocarbia induced by
hyperventilation) contribute.
•Upright posture, Standing pooling of
500–1000 mL
of blood in lower
extremities & splanchnic circulation. decrease in venous return to the
heart and reduced ventricular filling diminished cardiac output and blood
pressure.
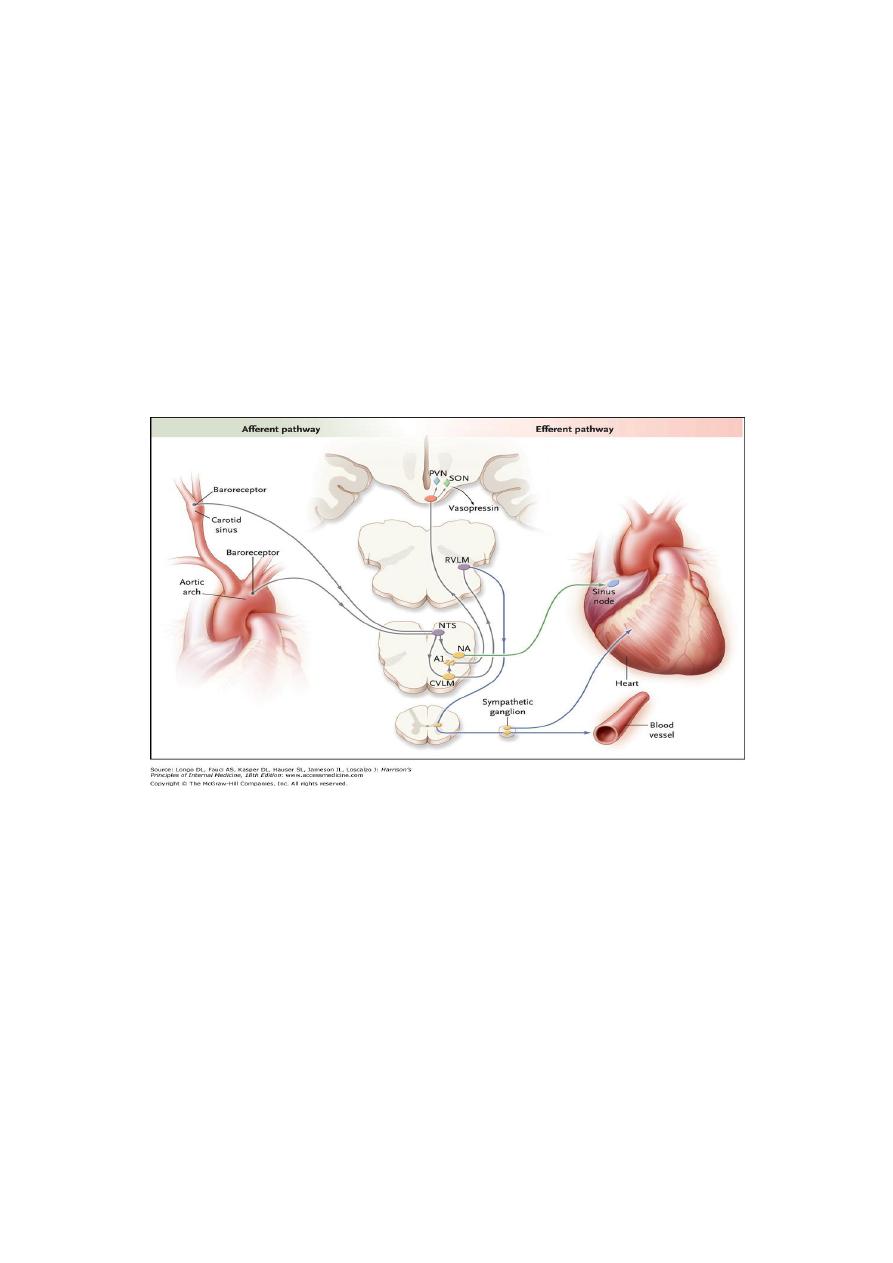
compensatory reflex response: (initiated by
baroreceptors
in carotid sinus
and aortic arch)increased
sympathetic
outflow and decreased vagal nerve
activity . == increases peripheral resistance, venous return to the heart, and
cardiac output and thus limits the fall in blood pressure.
Impaired -- cerebral hypoperfusion
---chronically in orthostatic hypotension and
---transiently in neurally mediated syncope,
Baroreflex. decrease in arterial pressure unloads baroreceptors(terminals of
afferent fibers of the glossopharyngeal and vagus nerves- situated in carotid
sinus and aortic arch). reduction in afferent to medulla. Reduced
baroreceptor afferent activity decrease in vagal nerve input to the sinus node
,increase in sympathetic efferent In response to a sustained fall in blood
pressure, vasopressin release
MECHANISMS-CAUSES
Three principle mechanisms underlie recurrent presyncope or syncope:
•cardiac syncope = mechanical cardiac dysfunction or arrhythmia
• neurocardiogenic syncope= Abnormal autonomic reflex bradycardia
and/or hypotension
• postural hypotension=physiological peripheral vasoconstriction on
standing is impaired hypotension.
•Non-cardiac pathology causes of blackout = epilepsy, cerebrovascular
ischaemia or hypoglycaemia
Classification
A-NEURALLY MEDIATED SYNCOPE:
•Vasovagal syncope (Provoked fear, pain, anxiety, intense emotion, sight of
blood, unpleasant sights and odors, orthostatic stress)
•Situational reflex syncope
Pulmonary. Urogenital. Gastrointestinal. Cardiac. Carotid sinus. Ocular
B. ORTHOSTATIC HYPOTENSION:
-Primary autonomic failure
-Secondary autonomic failure,DM
-Postprandial hypotension
-Iatrogenic (drug-induced)
-Volume depletion
C. CARDIAC SYNCOPE:
•Arrhythmias
•Cardiac structural disease
Differential diagnosis of syncope and presyncope:
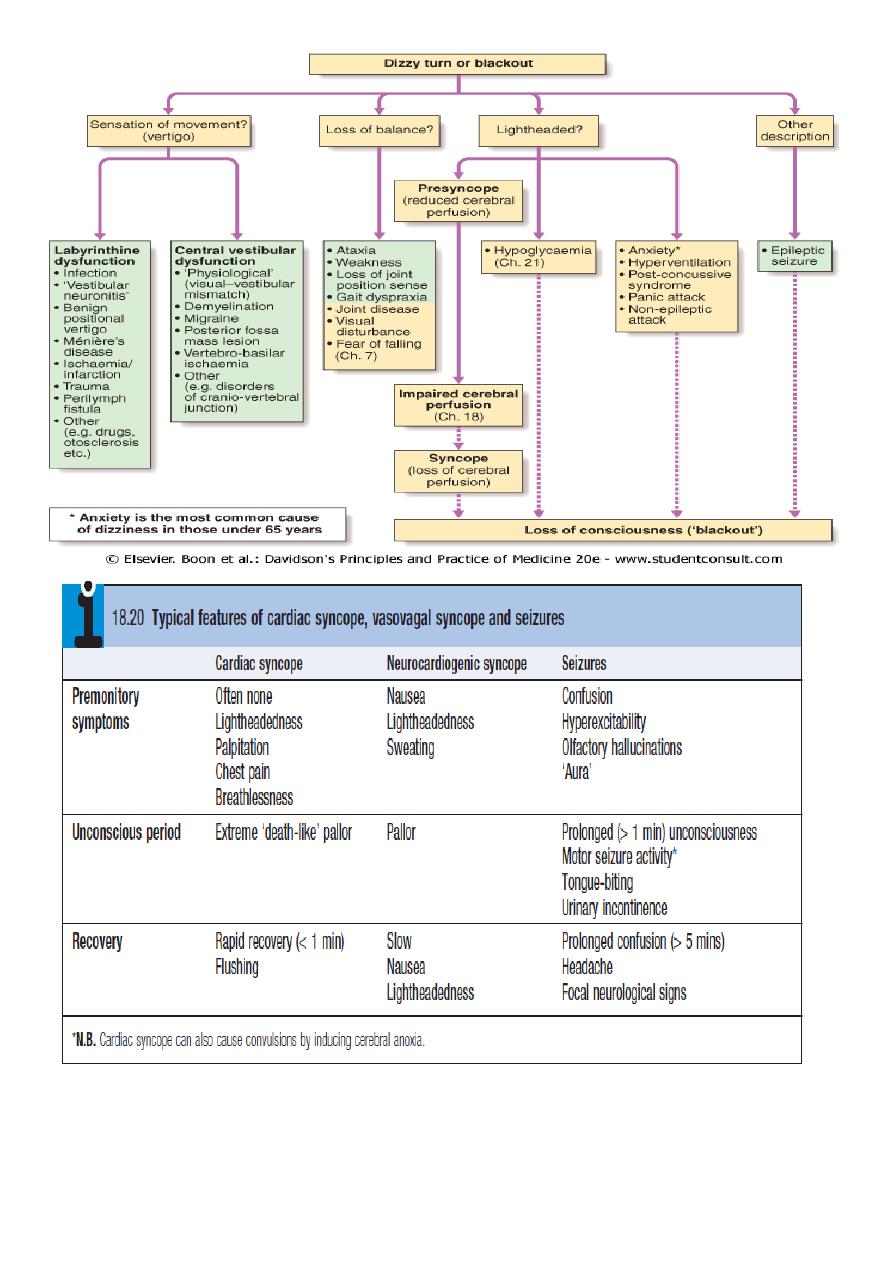
Differential diagnosis
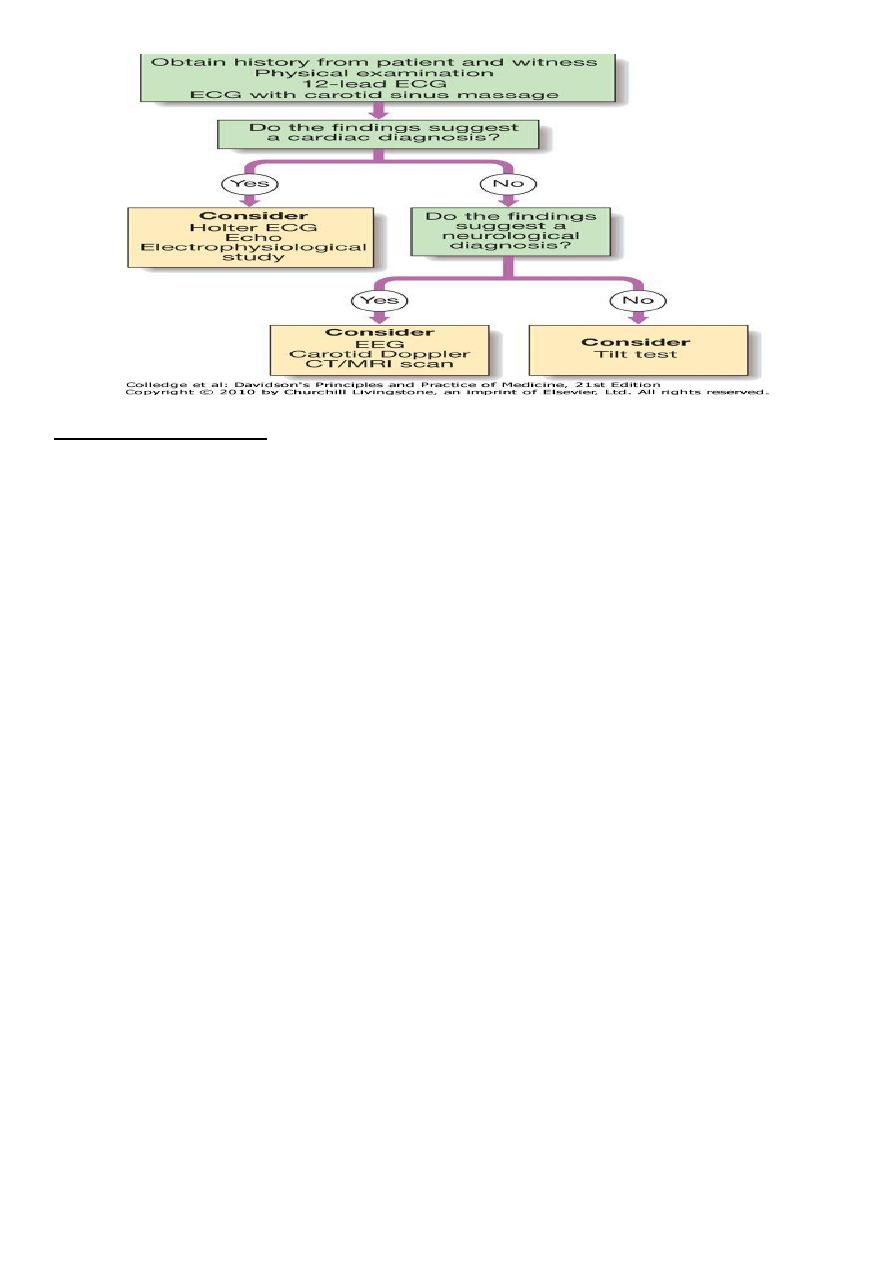
History-taking, from the patient or a witness= establish diagnosis.
Attention should be given to
1.potential triggers (e.g. medication, exertion, posture),
2.victim's appearance (e.g. colour, seizure activity),
3.duration of the episode and
4.speed of recovery .
Cardiac syncope: usually sudden, can be associated with premonitory
lightheadedness, palpitation or chest discomfort. blackout is usually
brief
and
recovery rapid.
Neurocardiogenic syncope
often be associated with situational trigger, and the patient may experience
flushing, nausea and malaise for several minutes afterwards.
Patients with
seizures
do not exhibit pallor, may have abnormal movements,
usually take more than 5 minutes to recover and are often confused.
A history of rotational
vertigo
is suggestive of a labyrinthine or vestibular
disorder .
pattern and description of the patient's symptoms i

1-CARDIAC SYNCOPE (Arrhythmia& 2-Structural heart disease)
Arrhythmias
Lightheadedness =many arrhythmias,
Blackouts (Stokes-Adams attacks,) =profound bradycardia or malignant
ventricular tachyarrhythmias.
DIAGNOSIS:
1) 12-lead ECG =
evidence of conducting system disease (e.g. sinus
bradycardia, AV block, BBBor axis deviation) which would predispose a
patient to bradycardia,
2) ECG recording during symptoms.=
key to establishing a diagnosis ( minor
rhythm disturbances are common, especially in old age, symptoms must
occur at same time as a recorded arrhythmia before a diagnosis can be
made).
3) Ambulatory ECG recordings =
helpful only if symptoms occur several
times/week.
4) Patient-activated ECG recorders =
useful for examining rhythm in patients
with recurrent dizziness, but are not useful in assessing sudden blackouts.
5) implantable 'loop recorder=
placed subcutaneously in the upper chest.
device continuously records the cardiac rhythm and will activate
automatically if extreme bradycardia or tachycardia occurs. The ECG memory
can also be frozen by the patient using a hand-held activator. Stored ECGs
can be accessed by the implanting centre, using a telemetry device.
CARDIAC SYNCOPE
Structural heart disease
lightheadedness or syncope on exertion
1-Severe aortic stenosis,
2- hypertrophic obstructive cardiomyopathy

3-severe coronary artery disease
caused by profound hypotension due to a fall in
cardiac output, or failure to increase output
during exertion, coupled with exercise-induced
peripheral vasodilatation.
Exertional arrhythmias also occur in these
patients.
2-POSTURAL HYPOTENSION
failure of the normal compensatory mechanisms.
1-Relative
hypovolaemia
(excessive diuretic therapy),
2-
sympathetic degeneration
(diabetes mellitus, Parkinson's disease, ageing)
3-
drug
therapy (vasodilators, antidepressants)
Treatment = often ineffective; withdrawing unnecessary medication, wear
graduated elastic stockings and get up slowly
Fludrocortisone, which can expand blood volume through sodium and water
retention, may be of value.
Orthostatic Hypotension
•Primary autonomic failure (idiopathic central and peripheral neuro
degenerative diseases-the synucleinopathies"
-Lewy body diseases
-Parkinson's disease
-Lewy body dementia
*Pure autonomic failure
*Multiple system atrophy (the Shy-Drager syndrome)

•Secondary autonomic failure =autonomic peripheral neuropathies
-Diabetes
-Hereditary amyloidosis (familial amyloid polyneuropathy)
-Primary amyloidosis (AL amyloidosis; immunoglobulin light chain )
-Hereditary sensory and autonomic neuropathies (HSAN) (especially type II-
familial dysautonomia)
-Idiopathic immune-mediated autonomic neuropathy
•Autoimmune autonomic ganglionopathy
-sögren's syndrome
-Paraneoplastic autonomic neuropathy
-HIV neuropathy
•Postprandial hypotension
•latrogenic (drug-induced)
•Volume depletion
3-Neurocardiogenic syncope
-family of syndromes =bradycardia and/or hypotension occur because of a
series of abnormal autonomic reflexes.
-Vasovagal syncope
-Carotid sinus Syndrome
-Situational= neurocardiogenic syncope that occur in the presence of
identifiable triggers (e.g. cough syncope, micturition syncope).
Neurally Mediated Syncope
Vasovagal syncope
Provoked fear, pain, anxiety, intense emotion, sight of blood, unpleasant
sights and odors, orthostatic stress

Situational reflex syncope
1.Pulmonary: Cough syncope, wind instrument player's syncope,
weightlifter's syncope, "mess trick and "fainting lark sneeze syncope, airway
Instrumentatlon
2.Urogenital : Postmicturition syncope, urogenital tract instrumentation,
prostatic massage
3.Gastrointestinal: Swallow syncope, glossopharyngeal neuralgia,
esophageal stimulation, gastrointestinal tract instrumentation, rectal
examination, defecatlon syncope
4.Cardiac: Bezold-Jarisch reflex, cardiac outflow obstruction
5.Carotid sinus: Carotid sinus sensitivity, carotid sinus massage
6.Ocular: Ocular pressure, ocular examination, ocular surgery
Vasovagal syncope
normally triggered by reduction in venous return =prolonged standing,
excessive heat or large meal.
mediated by Bezold-Jarisch reflex, (initial sympathetic activation vigorous
contraction of relatively underfilled ventriclesventricular
mechanoreceptors, producing parasympathetic (vagal) activation and
sympathetic withdrawalcausing bradycardia, vasodilatation or both.
Head-up tilt-table testing ( provocation test used to establish diagnosis,)
patient to lie on table that is then tilted to an angle of 60-70 ° for up to 45
minutes, while ECG and BP are monitored. positive test =bradycardia (cardio-
inhibitory response) and/or hypotension (vasodepressor response) +typical
symptoms.
Initial management =lifestyle modification (salt supplementation and
avoiding prolonged standing, dehydration or missing meals).
Resistant cases= drug therapy
*Fludrocortisone=sodium and water retention and expands plasma volume

*β-blockers, which inhibit initial sympathetic activation,
*disopyramide (a vagolytic agent) or
*midodrine (a vasoconstrictor α-adrenoceptor agonist).
Dual-chamber pacemaker =if symptoms predominantly due to bradycardia.
Patients with a urinary sodium excretion of <170 mmol/day = salt loading.
Carotid sinus hypersensitivity
presyncope or syncope because of reflex bradycardia and vasodilatation.
Carotid baroreceptors -involved in BP regulation --activated by increased BP
vagal discharge compensatory drop in BP.
In HCSS = baroreceptor is sensitive to external pressure (e.g. during neck
movement or if a tight collar is worn), =pressure over the carotid artery
inappropriate and intense vagal discharge.
Diagnosis :
monitoring ECG and BP during carotid sinus massage for 6 seconds. (should
not be attempted in patients with a carotid bruit or with a history of
cerebrovascular disease -risk of embolic stroke).
positive cardio-inhibitory response =sinus pause of 3 seconds or more;
positive vasodepressor response =fall in systolic BP of >50 mmHg.
Carotid sinus pressure will produce positive findings in about 10% of elderly
individuals but less than 25% of these experience spontaneous syncope.
Symptoms should not therefore be attributed to HCSS unless they are
reproduced by carotid sinus pressure.
Dual-chamber pacing usually prevents syncope in patients with the more
common cardio-inhibitory response.
Done by: Sama Adeeb
